Respuestas para todos
Las políticas para afrontar la pandemia pueden mejorar la salud pero aumentar las desigualdades
Para conseguir mayor equidad sería necesario desplegar políticas de salud de forma gradual y proporcional en toda la población según el nivel de necesidades y el perfil de determinación social de los distintos colectivos
Juan M. Pericàs / Joan Benach 30/09/2020
Positivo en pobreza.
J.R. MoraEn CTXT podemos mantener nuestra radical independencia gracias a que las suscripciones suponen el 70% de los ingresos. No aceptamos “noticias” patrocinadas y apenas tenemos publicidad. Si puedes apoyarnos desde 3 euros mensuales, suscribete aquí
En las últimas semanas, los llamados “confinamientos selectivos” han suscitado un alud de críticas y han puesto de relieve una contradicción aparente: a pesar de que las revistas sanitarias especializadas, los grandes medios de comunicación y los políticos se han referido frecuentemente a la necesidad de mantener la equidad y la “inclusión social” mediante una atención especial a los colectivos vulnerables, cuando se aplican medidas para contener los brotes en las zonas en las que estas personas viven, se generan situaciones que cabe calificar de discriminatorias, de exclusión o incluso de estigmatizantes.
La pandemia ha golpeado duro a CTXT. Si puedes, haz una donación aquí o suscríbete aquí
¿Por qué hablamos de “poblaciones vulnerables”? En primer lugar, aclaremos que en esta acepción, el epíteto “vulnerables” es un anglicismo incorporado de manera casi técnica a nuestro vocabulario sanitario para referirnos a individuos o colectivos “expuestos”, “frágiles”, “débiles”, o “sensibles”. Tal y como ocurre con las “minorities”, el vocablo se convierte en un eufemismo y un cajón de sastre donde todo cabe, pero a la vez da a entender que se trata de una parte relativamente pequeña de la población que se halla en una situación especial, a menudo excepcional. Tal excepcionalidad muta en algo más cercano, más palpable, cuando las circunstancias ponen de manifiesto que la vulnerabilidad no atañe a la marginalidad sino a la generalidad. Sin ir más lejos, somos más conscientes de la “vulnerabilidad” de determinadas poblaciones cuando se trata de enfermedades contagiosas que pueden acabar afectando a toda la sociedad, también a las clases más privilegiadas. Stricto sensu, todos y todas somos “vulnerables” frente a la covid-19, aunque no en el mismo grado.
Así, el concepto de poblaciones o individuos “vulnerables” es engañoso, no sólo por encubrir un reduccionismo cuantitativo (a cuánta gente afecta tal vulnerabilidad), sino por tener un sesgo cualitativo al apuntar a un determinado riesgo, y por tanto a una situación futura que requiere de una acción preventiva. Si bien esto es cierto en tanto en cuanto existen grupos de población más susceptibles de enfermar, desarrollar complicaciones graves o incluso morir prematuramente debido a la covid-19, se está omitiendo el componente acumulativo, pasado y presente, de pertenecer a un “colectivo vulnerable”: esas personas y grupos sociales YA sufren más enfermedades y tienen vidas y trabajos más precarizados. No son sólo más frágiles y están expuestos a un mayor riesgo ahora, sino que sus oportunidades de estar sanos han sido menores durante largos periodos; en ocasiones, toda la vida. Por tanto, son más bien poblaciones “vulneradas” que “vulnerables”.
Demos un paso atrás y aclaremos otro punto: el riesgo que padecen esos grupos sociales. Aunque durante los primeros meses de la pandemia se repitió continuamente y desde todos los ángulos el mantra de que “el virus nos afecta a todos por igual”, numerosos estudios ya han mostrado que tal aserto no es cierto, ni a nivel individual ni colectivo. El riesgo individual de ser infectado o desarrollar formas graves de covid-19 depende, además de la edad y otras variables que parecen estar vinculadas a la dotación genética en su relación con estímulos sociales externos (la llamada epigénetica individual), de los factores de riesgo vinculados a lo que erróneamente se conoce como “estilos de vida” personales (por ejemplo, fumar, estar obeso o tener hipertensión arterial). Tales hábitos individuales son también sociales, ya que son precisamente los grupos más precarizados quienes con mayor frecuencia incorporan esos riesgos en sus cuerpos y mentes. Por ejemplo, la posibilidad o no de teletrabajar, mantener la distancia social y usar (y poder cambiar con frecuencia) mascarillas en el trabajo, vivir en lugares no hacinados, desplazarse de forma segura, o sencillamente poder permitirse una atención sanitaria y de cuidados de calidad. Todos estos factores conforman las condiciones de vida y trabajo de la gente que, en gran medida, determinan la salud de los grupos sociales asociada a la covid-19, en lo que desde hace años los especialistas de salud pública, y cada vez más la población general, suelen llamar “determinantes sociales de la salud y la desigualdad”.
Que la esperanza de vida en Pedralbes y en el barrio de Salamanca superen en más de una década a las de Trinitat Nova o Puente de Vallecas no tiene que ver con los estilos de vida de la población
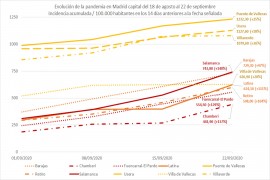
El ejemplo de las desigualdades en la esperanza de vida al nacer en Barcelona o Madrid es un buen mirador sobre el que conviene reflexionar. Que la esperanza de vida en Pedralbes y en el barrio de Salamanca superen en más de una década a las de Trinitat Nova o el Puente de Vallecas no tiene que ver con los estilos de vida de la población, sino con aspectos estructurales y colectivos que en última instancia condicionan los riesgos que sufren las comunidades y los grupos sociales. Durante la actual pandemia, la clase social, la etnicidad, la edad, la situación migratoria y el lugar donde se vive son, además de la edad, los determinantes de salud fundamentales que explican las acusadas diferencias observadas en la incidencia y en la mortalidad producida por el coronavirus. Por ejemplo, en las megaciudades, las clases trabajadoras más precarizadas se desplazan desde el extrarradio hasta el centro para realizar los servicios de limpieza, mantenimiento, reparto, cuidados, etc. Este es un factor determinante, aunque no el único, que explica por qué los brotes de la pandemia no se distribuyen aleatoriamente, sino que se concentran en los barrios más pobres de ciudades como Madrid o Barcelona. La confluencia simultánea de numerosos determinantes sociales (trabajo, vivienda, transporte, servicios disponibles incluyendo los sanitarios, etc.) en determinadas áreas geográficas es lo que produce cambios significativos en los indicadores de salud.
Otro ejemplo de desigualdad, que en este caso concierne al sistema sociosanitario, pudo verse en las situaciones dantescas vividas durante la primera ola de la pandemia en muchas residencias geriátricas o de colapso en algunos hospitales, mientras otros, en algunos casos no muy distantes a los primeros, no se vieron en riesgo de superar su capacidad. Más recientemente estamos asistiendo al despliegue de inequidades asistenciales en la comunidad de Madrid, con una atención primaria que debe absorber los múltiples impactos de los rebrotes sin estar preparada para ello, tras decenios de un modelo sanitario que ha priorizado desproporcionadamente la atención hospitalaria.
Aunque las desigualdades de salud se han visto enormemente aceleradas por la pandemia, el desconocimiento de sus causas, incluso entre los profesionales de la salud y los policy-makers, sigue siendo la norma. La covid-19 ha ayudado a poner de relieve la existencia de un gradiente de la salud, y que la salud y sus desigualdades no se producen sólo dentro y a través del sistema sanitario sino debido a los factores sociales y a las políticas que los condicionan. Así pues, para entender adecuadamente las desigualdades de salud, debemos cambiar el concepto de vulnerabilidad por el de determinación social de la salud. A través de la pandemia hemos visto y entendido mejor cómo el confinamiento u otras políticas han afectado en mucha mayor medida a las capas más “vulneradas” de la sociedad en lo que se refiere a sus impactos laborales, la escolaridad de los hijos, la salud mental, la violencia familiar, etc. De ahí que probablemente desde que empezó la pandemia, las medidas de salud pública más importantes para mitigar las desigualdades hayan sido el establecimiento de un (mal gestionado) ingreso mínimo vital o el alargamiento de los ERTE, que están muy lejos de ser suficientes.
Los efectos en la salud mental del confinamiento en la primera ola no fueron igualitarios, sino que se concentraron en determinados colectivos
Abordemos ahora la aparente paradoja de que algunas intervenciones o políticas en salud, incluso cuando están orientadas a disminuir las desigualdades e inciden sobre los determinantes sociales de la salud, pueden provocar un aumento de las desigualdades. Dicho con más claridad: una política puede mejorar la salud global de la población y al mismo tiempo aumentar sus desigualdades. Estas desigualdades pueden estar relacionadas con el indicador de salud primario que la política trata de atajar, como por ejemplo la incidencia de casos de covid-19, pero también con otros aspectos de la salud. Así, el confinamiento en la primera ola quizás produjo un efecto poblacional relativamente homogéneo en la evitación de un número mayor de casos de covid-19, pero los efectos en la salud mental no fueron igualitarios, sino que se concentraron en determinados colectivos. Además, tal incremento paradójico de las desigualdades puede darse tanto por acción como por omisión.
Un caso actual que ilustra cómo la falta total o parcial de intervenciones puede afectar más a unos colectivos que otros es la conscientemente elegida estrategia de negligencia frente a la pandemia del gobierno Trump, que por defecto afecta más a la población pobre y con condiciones laborales precarias, sin cobertura sanitaria o encarcelada, factores todos ellos que confluyen de forma desproporcionada en el colectivo afroamericano y especialmente en las mujeres. Otra política de salud catastrófica por omisión que afectó de forma desigual a la población se dio en los noventa en Sudáfrica, cuando el entonces presidente, Thabo Mbeki, inauguró el milenio oponiéndose al consenso científico existente al no reconocer que el VIH es el causante del SIDA. Esa decisión tuvo un gran impacto en las ya de por sí deficitarias políticas de educación sanitaria, despistaje y tratamiento, lo que se tradujo en centenares de miles de muertes prematuras evitables, que afectaron desproporcionadamente a los colectivos negros en comparación con los blancos, así como también a las zonas rurales más remotas.
Un ejemplo histórico de mejora de la salud, pero al mismo tiempo de incremento de las desigualdades, fueron las políticas ante el tabaquismo realizadas en el Reino Unido. Tras más de una década de acumular estudios científicos, a principios de los sesenta la evidencia sobre los efectos nocivos del humo del tabaco fue tan incontrovertible que ni siguiera las refinadas fake news de la industria tabacalera pudieron ya esconder la verdad. Por tanto, los países occidentales con el Reino Unido y Estados Unidos a la cabeza iniciaron campañas masivas de educación sanitaria y otras medidas para desincentivar el consumo de tabaco. Varias décadas más tarde, la clara reducción del hábito tabáquico poblacional entre todas las clases sociales debe considerarse un gran éxito de salud pública. Sin embargo, al mismo tiempo, se produjo un fracaso desde el punto de vista de las desigualdades de salud, ya que éstas aumentaron: la clase social más rica (de por sí ya la menos fumadora) abandonó en mayor medida el hábito tabáquico que la clase media, y a su vez, ésta lo hizo en mayor medida que la clase trabajadora. El éxito de la salud pública fue un fracaso de la equidad.
Ante una situación que puede parecer paradójica, las políticas de salud pueden seguir abordajes distintos que, esquemáticamente, consisten en priorizar de diversas formas la equidad: mejorar la salud de los colectivos más desfavorecidos; reducir la brecha entre los grupos en peor y mejor situación; o bien centrarse en el gradiente de salud entre los diferentes estratos sociales. A esas tres opciones le corresponden varios tipos posibles de políticas para mejorar la equidad: actuar para mejorar solo la salud de los grupos extremos más desfavorecidos; actuar en toda la población, pero con algunas medidas adicionales dirigidas a los más desfavorecidos; actuar de forma redistributiva en los grupos peores e intermedios; y el llamado “universalismo proporcional”, que conlleva desplegar políticas de salud de forma gradual y proporcional en toda la población según el nivel de necesidades y el perfil de determinación social que tengan los colectivos. Un enfoque de políticas de salud pública (y no sólo epidemiológicas) de este último tipo, y con implicación intersectorial, podría (y debería) ponerse en práctica en el caso de la situación actual para contener la pandemia y al mismo tiempo reducir las desigualdades.
Para que la “nueva normalidad” no sea un apaño fruto de la improvisación que se quede a medio camino entre la nostalgia de lo que fue y el sálvese quien pueda, sino una verdadera oportunidad de generar vidas más saludables, equitativas y ambientalmente sostenibles, hace falta una mirada ambiciosa y coordinada, que priorice el interés común sobre los planos personales, empresariales o políticos. Ciertamente, dadas las circunstancias tal planteamiento puede sonar utópico. Sin embargo, para hacer frente a una pandemia de evolución en gran medida imprevisible, a la crisis socioeconómica concomitante, y a la crisis medioambiental subyacente que nos enfrenta a un potencial panorama de pandemias recurrentes y de aceleración hacia el colapso, deben utilizarse todos los instrumentos de salud pública a nuestro alcance (vigilancia, análisis, planificación, educación comunitaria, políticas integrales, etc.). Al mismo tiempo, para poder reducir las desigualdades, será necesario realizar políticas asociadas a los determinantes políticos y ecosociales de la salud: una fiscalidad progresiva, la reforma del modelo de Estado de bienestar (sanidad y salud pública, servicios sociales y cuidados, educación), la reducción del tiempo de trabajo, la renta básica universal, una transición ecológica y energética rápida y muy profunda, o un sistema productivo, de consumo, financiero y cultural que puedan hacer frente a la grave crisis ecosocial que enfrentamos, son algunas de las propuestas más esenciales.
Ponerse las gafas de ver la desigualdad debe ser un punto crítico de las estrategias de vacunación, entre otras medidas de salud pública
Por tanto, es fundamental que las autoridades políticas tengan en cuenta tanto las distinciones hechas con respecto a la determinación social de la salud y el impacto de las intervenciones en las desigualdades (en el corto plazo, para enfrentar la covid-19) como que adquieran y expliquen una mirada a largo plazo que sitúe la actual pandemia como un eje más de la crisis sistémica que debemos atajar en la próxima década. Asimismo, el grueso de la población debería poder estar informada y concienciada, no sólo porque, tanto en España como en el resto del mundo, todo indica que nos enfrentaremos a brotes recurrentes de la covid-19 con un fuerte impacto poblacional, y porque si no se corrige el rumbo las desigualdades de salud no dejarán de aumentar, sino también porque las medidas de salud pública y el papel otorgado al sistema sanitario han ido adquiriendo cada vez un mayor valor en términos electorales. Además de cómo se aplican los confinamientos, ponerse las gafas de ver la desigualdad debe ser un punto crítico de las estrategias de vacunación, entre otras medidas de salud pública, pero las implicaciones políticas van mucho más allá.
De nuevo nos sirve de ejemplo Estados Unidos, donde la gestión y la importancia dada a la pandemia se ha convertido en un eje fundamental de la actual campaña. Así, el gobierno está minimizando las cifras escandalosas de contagios y muertes, forzando que la FDA, la agencia responsable de la regulación de medicamentos y alimentos, apruebe medidas que no están respaldadas por suficiente evidencia científica, desoyendo a los expertos, incluidos los Institutos Nacionales de Salud (NIH) y los Centros de Control de Enfermedades (CDC), comprando cantidades ridículas de stock de Remdesivir a la vez que relativiza la utilidad de las mascarillas, organizando mítines multitudinarios en los que la distancia social de seguridad no se mantiene, prometiendo una vacuna en plazos no creíbles, o negando que los incendios en California y Oregón o el huracán Sally en Florida se deban a la emergencia climática y ésta tenga que ver con los saltos inter-especie de virus, para inmediatamente acusar de la pandemia y sus consecuencias a China en la cumbre de Naciones Unidas. A su vez, las desigualdades y el sufrimiento se disparan, y a Biden le basta con decir perogrulladas, sin comprometerse con medidas mínimas como el acceso universal a la sanidad, la reducción de las emisiones de combustibles fósiles, evitar los desahucios masivos que se avecinan o replantear el sistema de deuda doméstica, para que un buque insignia como la revista Scientific American rompa una tradición de 175 años y dé su apoyo por primera vez a un candidato presidencial por “basarse en la ciencia”.
Aunque por suerte la decisión no tiene por qué limitarse siempre a elegir entre dos malas opciones, el caso de EE.UU. y otros más deben servir para alertarnos sobre la necesidad de distinguir no solamente las acciones que mejoren la salud poblacional de la mera propaganda electoral, sino también a comprender que necesitamos políticas sociales y de salud pública que mejoren al mismo tiempo la salud y la equidad en un entorno que necesariamente deberá ser más justo y realmente sostenible.
La pandemia ha golpeado duro a CTXT. Si puedes, haz una donación aquí o suscríbete aquí
––––––––––
Juan M Pericàs es médico especialista en enfermedades infecciosas, investigador y salubrista (Grup Recerca Desigualtats en Salut, Greds-Emconet, UPF, JHU-UPF Public Policy Center).
Joan Benach es profesor, investigador y salubrista (Grup Recerca Desigualtats en Salut, Greds-Emconet, UPF, JHU-UPF Public Policy Center), GinTrans2 (Grupo de Investigación Transdisciplinar sobre Transiciones Socioecológicas (UAM).
En las últimas semanas, los llamados “confinamientos selectivos” han suscitado un alud de críticas y han puesto de relieve una contradicción aparente: a pesar de que las revistas sanitarias especializadas, los grandes medios de comunicación y los políticos se han referido frecuentemente a la necesidad de mantener...
Autor >
Juan M. Pericàs / Joan Benach
Suscríbete a CTXT
Orgullosas
de llegar tarde
a las últimas noticias
Gracias a tu suscripción podemos ejercer un periodismo público y en libertad.
¿Quieres suscribirte a CTXT por solo 6 euros al mes? Pulsa aquí